A terapia com células T do receptor de antígeno quimérico (CAR) tornou-se um tratamento importante para neoplasias hematológicas recorrentes ou refratárias. Atualmente, existem seis produtos de células T auto-CAR aprovados para comercialização nos Estados Unidos, enquanto quatro produtos de células T CAR estão listados na China. Além disso, uma variedade de produtos de células T CAR autólogas e alogênicas está em desenvolvimento. As empresas farmacêuticas que desenvolvem esses produtos de última geração estão trabalhando para melhorar a eficácia e a segurança das terapias existentes para neoplasias hematológicas, visando tumores sólidos. As células T CAR também estão sendo desenvolvidas para tratar doenças não malignas, como doenças autoimunes.
O custo do CAR T é alto (atualmente, o custo do CAR T/CAR nos Estados Unidos está entre 370.000 e 530.000 dólares americanos, e os produtos CAR-T mais baratos na China custam 999.000 yuans/carro). Além disso, a alta incidência de reações tóxicas graves (especialmente síndrome neurotóxica relacionada às células imunoefetoras de grau 3/4 [ICANS] e síndrome de liberação de citocinas [SRC]) tornou-se um grande obstáculo para pessoas de baixa e média renda receberem terapia com células CAR T.
Recentemente, o Instituto Indiano de Tecnologia de Mumbai e o Hospital Memorial Tata de Mumbai cooperaram para desenvolver um novo produto CAR T CD19 humanizado (NexCAR19), cuja eficácia é semelhante aos produtos existentes, mas com melhor segurança. O mais importante é que o custo é de apenas um décimo dos produtos similares dos Estados Unidos.
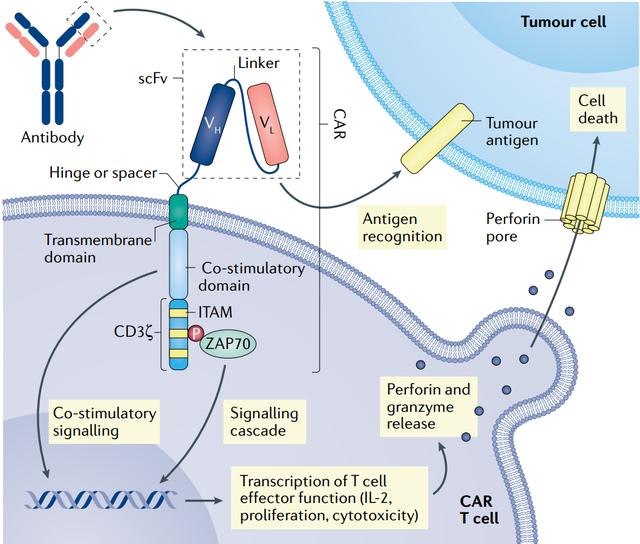
Assim como quatro das seis terapias CAR T aprovadas pela Food and Drug Administration (FDA) dos EUA, o NexCAR19 também tem como alvo o CD19. No entanto, em produtos aprovados comercialmente nos Estados Unidos, o fragmento de anticorpo na extremidade do CAR geralmente vem de camundongos, o que limita sua persistência, pois o sistema imunológico o reconhece como estranho e, eventualmente, o elimina. O NexCAR19 adiciona uma proteína humana à extremidade do anticorpo do camundongo.
Estudos laboratoriais demonstraram que a atividade antitumoral dos CARs "humanizados" é comparável à dos CARs derivados de camundongos, mas com níveis mais baixos de produção induzida de citocinas. Como resultado, os pacientes apresentam risco reduzido de desenvolver RSC grave após receberem terapia com CARs T, o que significa maior segurança.
Para manter os custos baixos, a equipe de pesquisa da NexCAR19 desenvolveu, testou e fabricou o produto inteiramente na Índia, onde a mão de obra é mais barata do que em países de alta renda.
Para introduzir o CAR nas células T, os pesquisadores geralmente usam lentivírus, mas eles são caros. Nos Estados Unidos, comprar vetores lentivirais suficientes para um teste com 50 pessoas pode custar US$ 800.000. Cientistas da empresa de desenvolvimento NexCAR19 criaram o veículo de entrega de genes, reduzindo drasticamente os custos. Além disso, a equipe de pesquisa indiana encontrou uma maneira mais barata de produzir células modificadas em massa, evitando o uso de máquinas automatizadas caras. O NexCAR19 custa atualmente cerca de US$ 48.000 por unidade, ou um décimo do custo de seu equivalente americano. De acordo com o chefe da empresa que desenvolveu o NexCAR19, espera-se que o custo do produto seja ainda mais reduzido no futuro.
Por fim, a segurança aprimorada deste tratamento em comparação a outros produtos aprovados pela FDA significa que a maioria dos pacientes não precisa se recuperar na unidade de terapia intensiva após receber o tratamento, reduzindo ainda mais os custos para os pacientes.
Hasmukh Jain, oncologista médico do Tata Memorial Centre em Mumbai, relatou uma análise combinada de dados dos ensaios de Fase 1 e Fase 2 do NexCAR19 na reunião anual de 2023 da Sociedade Americana de Hematologia (ASH).
O ensaio de Fase 1 (n=10) foi um ensaio de centro único projetado para testar a segurança de doses de 1×107 a 5×109 de células T CAR em pacientes com linfoma difuso de grandes células B recidivado/refratário (LDBCLr/r), linfoma folicular transformador (tFL) e linfoma mediastinal primário de grandes células B (PMBCL). O ensaio de Fase 2 (n=50) foi um estudo multicêntrico de braço único que incluiu pacientes com ≥15 anos de idade com malignidades de células B r/r, incluindo linfomas de células B agressivos e ocultos e leucemia linfoblástica aguda. Os pacientes receberam NexCAR19 dois dias após receber fludarabina mais ciclofosfamida. A dose alvo foi ≥5×107/kg de células T CAR. O desfecho primário foi a taxa de resposta objetiva (TRO), e os desfechos secundários incluíram duração da resposta, eventos adversos, sobrevida livre de progressão (SLP) e sobrevida global (SG).
Um total de 47 pacientes foram tratados com NexCAR19, 43 dos quais receberam a dose-alvo. Um total de 33/43 (78%) pacientes completou a avaliação de 28 dias após a infusão. A TRO foi de 70% (23/33), dos quais 58% (19/33) atingiram resposta completa (RC). Na coorte de linfoma, a TRO foi de 71% (17/24) e a RC foi de 54% (13/24). Na coorte de leucemia, a taxa de RC foi de 66% (6/9, MRD negativo em 5 casos). O tempo mediano de acompanhamento para pacientes avaliáveis foi de 57 dias (21 a 453 dias). No acompanhamento de 3 e 12 meses, todos os nove pacientes e três quartos dos pacientes mantiveram a remissão.
Não houve mortes relacionadas ao tratamento. Nenhum dos pacientes apresentou qualquer nível de ICANS. 22/33 (66%) pacientes desenvolveram CRS (61% grau 1/2 e 6% grau 3/4). Notavelmente, nenhuma CRS acima de grau 3 estava presente na coorte de linfoma. Citopenia grau 3/4 estava presente em todos os casos. A duração mediana da neutropenia foi de 7 dias. No dia 28, neutropenia grau 3/4 foi observada em 11/33 pacientes (33%) e trombocitopenia grau 3/4 foi observada em 7/33 pacientes (21%). Apenas 1 paciente (3%) necessitou de admissão na unidade de terapia intensiva, 2 pacientes (6%) necessitaram de suporte vasopressor, 18 pacientes (55%) receberam tolumabe, com uma mediana de 1 (1-4) e 5 pacientes (15%) receberam glicocorticoides. A duração mediana da internação foi de 8 dias (7-19 dias).
Esta análise abrangente de dados mostra que o NexCAR19 apresenta um bom perfil de eficácia e segurança em neoplasias malignas de células B r/r. Não apresenta ICANS, apresenta menor duração de citopenia e menor incidência de CRS grau 3/4, tornando-o um dos produtos de terapia com células T CAR CD19 mais seguros. O medicamento ajuda a facilitar o uso da terapia com células T CAR em diversas doenças.
Na ASH 2023, outro autor relatou o uso de recursos médicos no ensaio de fase 1/2 e os custos associados ao tratamento com NexCAR19. O custo estimado de produção do NexCAR19, considerando 300 pacientes por ano em um modelo de produção regionalmente disperso, é de aproximadamente US$ 15.000 por paciente. Em um hospital universitário, o custo médio do tratamento clínico (até o último acompanhamento) por paciente é de cerca de US$ 4.400 (cerca de US$ 4.000 para linfoma e US$ 5.565 para LLA-B). Apenas cerca de 14% desses custos correspondem a internações hospitalares.
Horário da postagem: 07/04/2024




